Le psoriasis
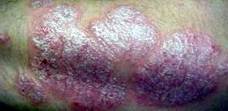
Plaque de psoriasis
Le psoriasis est une des affections dermatologiques les plus fréquentes. Elle atteint 2% de la population environ. Cette maladie se caractérise par des plaques rouges qui se recouvrent d’épaisses squames blanches. Les localisations habituelles, très caractéristiques de l'affection, sont surtout les zones exposées aux contacts : coudes et bord cubital des avant-bras, genoux, région lombo-sacrée, cuir chevelu, ongles. L’atteinte du cuir chevelu se caractérise par des plaques rouges surmontées d’épaisses squames blanchâtres. Ces lésions entraînent démangeaisons, desquamations et parfois même saignements. Dans les cas les plus graves, le psoriasis peut atteindre les oreilles ou le visage, voire le corps entier. La plupart du temps inoffensive, cette affection a le désavantage d’être inesthétique. Dans environ 8 % des cas, le psoriasis apparaît comme une maladie grave parce qu’il s’étend à tout le corps ou qu’il s’accompagne de graves complications, en particulier rhumatismales. La maladie débute le plus souvent chez l'adolescent et l'adulte jeune. Les psoriasis de début précoce sont plus souvent familiaux, associés aux antigènes d'histocompatibilité et graves contrairement aux psoriasis débutant plus tardivement. Environ 1,5% des psoriasis débutent avant l'âge de 10 ans et 35% avant 20 ans. Le psoriasis du nourrisson a une présentation clinique particulière : il est fréquemment localisé à la zone des couches. Le psoriasis n'est pas contagieux.
Il est généralement admis qu’il existe une prédisposition génétique au psoriasis. Cependant, son apparition nécessite un facteur déclenchant, qui peut être le stress, une infection bucco-dentaire ou ORL, une blessure. Si on retrouve dans 1/3 des cas prédisposition génétique, il y a de nombreux cas où on ne retrouve pas d’antécédents familiaux. Le stress favorise les poussées et à contrario, lorsque l'anxiété régresse, le psoriasis s'améliore. Ce phénomène serait lié à la libération, en cas de stress, de neuromédiateurs par le système nerveux : ces substances favorisent l'inflammation de la peau, les cellules réagissant comme elles le feraient face à une agression.
Sur le plan physiopathologique, les cellules de la peau sont programmées pour deux types de réponses : la croissance normale et la guérison en cas de blessure. En cas de croissance normale , le rythme de renouvellement cellulaire prend en moyenne 28 jours . Lorsque la peau est blessée, les nouvelles cellules sont produites à un rythme beaucoup plus rapide, pour réparer et remplacer la blessure. Le psoriasis induit une réaction similaire à une blessure ou un stimulus tel qu’une infection. Les nouvelles cellules sont créées et poussées vers la surface à un rythme ne permettant pas d’éliminer les cellules mortes. Les cellules excessives de la peau s’accumulent et forment des plaques. Les squames blanches qui couvrent la lésion sont composées de cellules mortes, et les rougeurs de la lésion sont dues à l’afflux sanguin dans la zone de division cellulaire rapide.
Les traitements
Les traitements sont fonction de la gravité et de l'étendue des lésions, du préjudice fonctionnel, esthétique, professionnel, du retentissement psychologique de la maladie. Les traitements actuels n'entraînent pas la guérison définitive de l'affection, mais on obtient la disparition transitoire plus ou moins complète des lésions. Les traitements contraignants, peuvent parfois décourager les patients.
Les traitements locaux
Les dérivés de la vitamine D prescrits sous forme de crème ou de lotion peuvent être proposés. Une lotion à base de cortisone peut y être associée. Ce traitement est efficace dans 30 à 40 % des cas. Il convient de ne pas en appliquer plus de 100g environ par semaine. Les kératolytiques(acide salicylique à la concentration de 2 à 5 p. 100 dans un excipient gras, urée à 10 ou 20 p. 100) sont utiles dans les lésions très kératosiques.
Les traitements généraux
Ils font appel à la Vit A ( acitrétine ) qui nécessite une contraception obligatoire ,à l’exposition au soleil et la photothérapie par les rayons UVB (PUVAthérapie ) ainsi qu’aux immuno-modulateurs tels que le méthotrexate et la ciclosporine . Les cytokines tel que les interleukines 10 ,11et 12 ont donné de bons résultats. De même des anticorps monoclonaux ont été utilisés.
A signaler : Le risque de lymphome est augmenté dans des maladies inflammatoires chroniques comme le psoriasis ou les entérocolopathies inflammatoires. Pour le psoriasis ce risque serait, selon Gelfand et col. (Arch Dermatol. de novembre 2003), près de 3 fois plus élevée que dans la population générale .Il faut donc utiliser avec précautions les thérapies immunosuppressives.